Vaginale Trockenheit ist eines der häufigsten — und am meisten verschwiegenen — gynäkologischen Symptome. Bis zu 50 % der postmenopausalen Frauen sind betroffen, doch auch junge Frauen unter 40 leiden darunter: nach der Geburt, durch Medikamente, durch Stress. Das Tabu, das dieses Symptom umgibt, hat eine direkte medizinische Konsequenz: Die meisten Betroffenen suchen erst nach Jahren ärztliche Hilfe — wenn überhaupt. Dieser Artikel gibt dir das Wissen, das du brauchst: Ursachen, Mechanismen, wissenschaftlich fundierte Lösungsansätze — und eine ehrliche Einschätzung dessen, was CBD dabei leisten kann.
Inhaltsverzeichnis
- Was ist vaginale Trockenheit — medizinisch erklärt
- Die vier Hauptursachen im Überblick
- pH-Wert und Döderlein-Flora: Warum das Milieu entscheidend ist
- Lösungsansätze: Nicht-hormonell und hormonell
- CBD bei vaginaler Trockenheit: Was die Wissenschaft sagt
- Worauf du bei CBD-Intimprodukten achten solltest
- Wann zur Ärztin oder zum Arzt?
- Fazit: Kein Symptom, das du ignorieren musst
- Wissenschaftliche Quellen
1. Was ist vaginale Trockenheit — medizinisch erklärt
Vaginale Trockenheit ist kein eigenständiges Krankheitsbild, sondern ein Symptomkomplex, der unter dem klinischen Begriff Vulvovaginale Atrophie (VVA) oder — im breiteren Kontext der Menopause — als Teil des Genitourinary Syndrome of Menopause (GSM) beschrieben wird. GSM umfasst neben vaginaler Trockenheit auch Brennen, Juckreiz, Dyspareunie (Schmerzen beim Geschlechtsverkehr) und Harnwegsbeschwerden.[1]
Auf Gewebeebene ist vaginale Trockenheit durch folgende Veränderungen charakterisiert:
- Reduktion der Becherzellen: Die sekretorischen Zellen der Vaginalschleimhaut produzieren weniger Glykoproteine — die Grundlage der natürlichen Lubrikation
- Verdünnung des Epithels: Östrogenarmes Gewebe verliert an Schichtdicke und wird anfälliger für mechanische Irritationen
- Veränderung des Glykogengehalts: Weniger Glykogen bedeutet weniger Substrat für die Döderlein-Flora — mit direkten Folgen für pH-Wert und Infektionsschutz
- Reduktion der Kollagendichte: Langfristig verliert das Bindegewebe unter dem Epithel an Elastizität und Stabilität
🔬 Häufigkeit: Nappi et al. (2016) zeigten in einer internationalen Umfrage (VIVA), dass über 70 % der Frauen mit vaginaler Trockenheit die Symptome als signifikant beeinträchtigend bewerten — aber nur 25 % je mit einer Ärztin oder einem Arzt darüber gesprochen hatten.[2] Dieses Schweigen hat reale gesundheitliche Konsequenzen.
2. Die vier Hauptursachen im Überblick

Östrogenmangel: Die häufigste Ursache
Östrogen ist der entscheidende Wachstumsfaktor für das vaginale Epithel. Es stimuliert die Glykogenproduktion in Epithelzellen, fördert die Proliferation der Schleimhaut und hält den pH-Wert im protektiven sauren Bereich. Sinkt der Östrogenspiegel — nach der Menopause, während der Stillzeit, durch orale Kontrazeptiva mit niedrigem Östrogenanteil oder durch prämature Ovarialinsuffizienz — folgen die histologischen Veränderungen der Schleimhaut häufig innerhalb weniger Monate.
Medikamente als unterschätzte Ursache
Antihistaminika (der ersten Generation), SSRI-Antidepressiva, Antiandrogene und Aromatasehemmer bei der Brustkrebstherapie können vaginale Trockenheit als Nebenwirkung auslösen — auch bei jungen Frauen ohne Hormonstörung. Dieser Zusammenhang wird im klinischen Alltag häufig nicht kommuniziert. Wenn du Medikamente nimmst und Symptome aufgetreten sind: das Timing prüfen und mit deiner Ärztin sprechen.
Autoimmunerkrankungen
Das Sjögren-Syndrom — eine Autoimmunerkrankung, die exokrine Drüsen angreift — führt zu systemischer Trockenheit, einschließlich der Vaginalschleimhaut. Lichen sclerosus ist eine weitere Autoimmunerkrankung mit direktem Befall des Vulva-Gewebes, die zu Atrophie, Trockenheit und Schrumpfung führt. Beide Erkrankungen werden oft erst nach Jahren diagnostiziert.
3. pH-Wert und Döderlein-Flora: Warum das Milieu entscheidend ist
Der vaginale pH-Wert ist kein passives Merkmal — er ist ein aktiver Schutzfaktor. Das saure Milieu zwischen 3,8 und 4,5 wird primär durch die Döderlein-Flora aufrechterhalten: Lactobacillus-Spezies, die Glykogen zu Milchsäure fermentieren. Dieses Milieu hemmt das Wachstum von Candidia albicans, Gardnerella vaginalis (Bakterielle Vaginose) und zahlreichen sexuell übertragbaren Pathogenen.
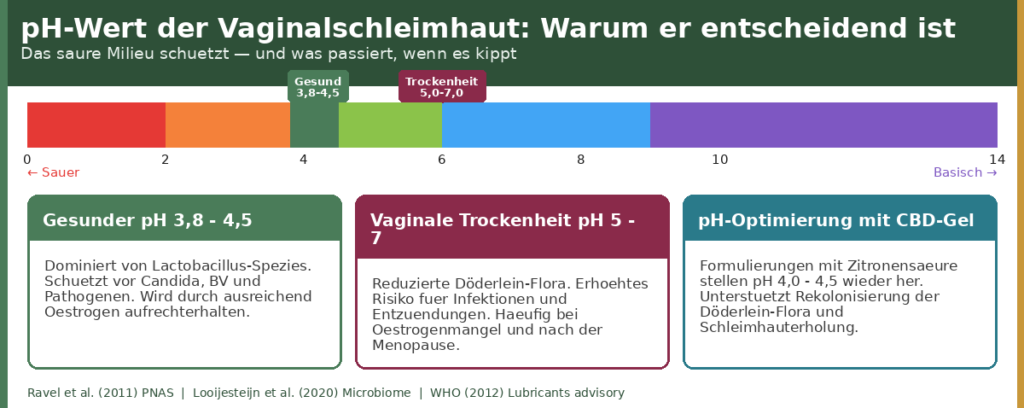
Wenn der Östrogenspiegel sinkt, produzieren die Epithelzellen weniger Glykogen. Die Lactobacillus-Stämme verlieren ihre Nahrungsquelle, ihre Population bricht zusammen, und der pH-Wert steigt auf 5–7. Dieses basischere Milieu begünstigt Pathogene. Ravel et al. (2011) zeigten, dass Frauen mit einem vaginalen Mikrobiom, das von Lactobacillus-Spezies dominiert wird, signifikant seltener an bakterieller Vaginose und Pilzinfektionen erkranken als Frauen mit diversifizierterem (dysbioseassoziierten) Mikrobiom.[3]
💡 Praktische Konsequenz: Topische Produkte für den Intimbereich sollten pH-kompatibel formuliert sein — idealerweise zwischen 4,0 und 4,5. Produkte mit höherem pH (auch „neutrale” Gleitmittel) können die Döderlein-Flora zusätzlich beeinträchtigen. Prüfe die pH-Angabe auf der Produktverpackung oder frage den Hersteller.
4. Lösungsansätze: Nicht-hormonell und hormonell
Die Behandlung vaginaler Trockenheit ist individuell und hängt von Ursache, Schweregrad und persönlichen Präferenzen ab. Eine klare Unterscheidung zwischen nicht-hormonellen und hormonellen Ansätzen hilft bei der Einordnung.
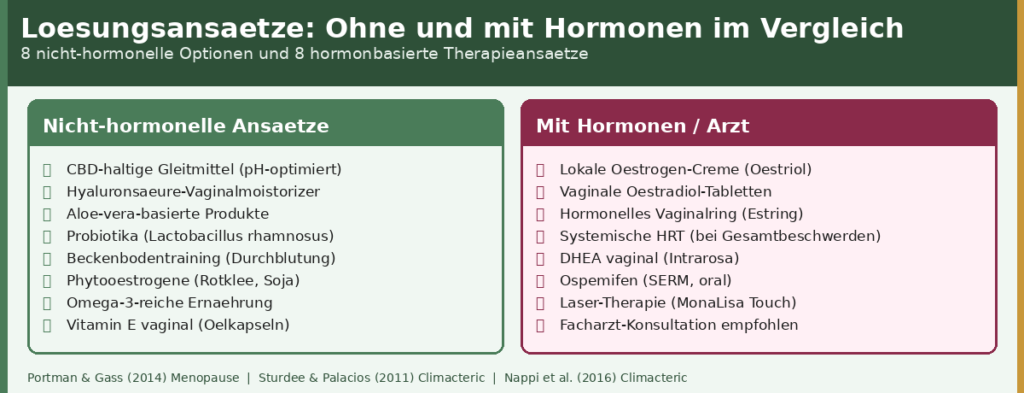
Nicht-hormonelle Ansätze: Wirkungsmechanismen
Vaginale Moisturizer mit Hyaluronsäure wirken osmotisch: Sie binden Wasser im Gewebe und erhöhen die lokale Hydratation der Schleimhaut über mehrere Stunden bis Tage — anders als Gleitmittel, die nur für den Moment der Anwendung wirken. Klinische Studien zeigen, dass Hyaluronsäure-Vaginalprodukte bei milden bis mittelschweren Symptomen vergleichbar effektiv sein können wie niedrigdosierte lokale Östrogenformulierungen.[4]
Probiotika — insbesondere Lactobacillus rhamnosus und L. reuteri — können zur Rekolonisierung der Döderlein-Flora beitragen und den vaginalen pH-Wert senken. Dieser Ansatz ist besonders sinnvoll nach Antibiotikatherapien oder bei rezidivierender bakterieller Vaginose.
Hormonelle Therapien: Effektiv, aber nicht für jeden geeignet
Lokale Oestriolcreme und vaginale Östrogenformulierungen gelten als Goldstandard bei östrogenmangelbedingter vaginaler Atrophie. Sie wirken direkt im Gewebe mit minimal systemischer Absorption — was sie auch für viele Frauen mit Brustkrebsanamnese akzeptabel macht (in Absprache mit der behandelnden Onkologin). Sturdee & Palacios (2011) fassten in einer Konsensusarbeit zusammen, dass lokale Östrogentherapie die effektivste Behandlung der vulvovaginalen Atrophie ist — mit günstiger Risiko-Nutzen-Bilanz bei korrekter Indikation.[5]
5. CBD bei vaginaler Trockenheit: Was die Wissenschaft sagt
CBD ist kein Ersatz für hormonelle Therapien bei schwerer vulvovaginaler Atrophie. Aber als ergänzender, nicht-hormoneller Ansatz — besonders für milde bis mittelschwere Symptome oder bei Frauen, die Hormone vermeiden möchten — ist CBD biologisch plausibel und für eine wachsende Zahl von Anwenderinnen subjektiv hilfreich.

Die wissenschaftliche Grundlage wurde in diesem Blog bereits ausführlich beschrieben: Das endocannabinoide System ist im Urogenitaltrakt aktiv, CB2-Rezeptoren und TRPV1-Kanäle sind in der Vaginalschleimhaut nachgewiesen, und CBD moduliert beide Systeme mit entzündungshemmenden und schmerzlindernden Effekten. Was bei vaginaler Trockenheit besonders relevant ist:
- Die entzündungshemmende Wirkung auf das Schleimhautgewebe kann die chronische Reizung lindern, die vaginale Trockenheit häufig begleitet
- Die TRPV1-Desensibilisierung reduziert die Schmerzempfindlichkeit bei Dyspareunie
- Die pH-optimierte Formulierung hochwertiger CBD-Gleitmittel schützt die Döderlein-Flora
- Die Formulierungssynergie mit Aloe vera, Glycerin und ggf. Hyaluronsäure liefert direkten Feuchtigkeitseintrag
6. Worauf du bei CBD-Intimprodukten achten solltest
| Kriterium | Warum wichtig | Was du prüfen solltest |
|---|---|---|
| pH-Wert 4,0–4,5 | Schützt Döderlein-Flora, verhindert Dysbiose | Angabe auf Verpackung oder beim Hersteller anfragen |
| Wasserbasis | Kondomkompatibel, Mikrobiom-verträglich | „Aqua” als erster INCI-Bestandteil |
| Iso-osmolare Formel | Verhindert Epithelschäden durch osmotischen Stress | Moderater Glycerinanteil, kein Sorbitol als Hauptkomponente |
| Ohne Parabene und PEG | Schleimhaut absorbiert effizient — endokrine Disruptoren meiden | INCI-Liste vollständig lesen |
| COA des CBD-Gehalts | Belegt tatsächlichen CBD-Gehalt und Reinheit | Chargenspezifisches COA anfordern |
| Keine synthetischen Duftstoffe | Häufige Kontaktallergen-Quelle im Intimbereich | „Parfum” in INCI = Warnsignal |
7. Wann zur Ärztin oder zum Arzt?
Nicht-hormonelle Ansätze — einschließlich CBD-Produkten — sind für milde bis mittelschwere Symptome geeignet. Für folgende Situationen empfehlen wir ausdrücklich die ärztliche Konsultation:
- Starke Schmerzen beim Geschlechtsverkehr (Dyspareunie), die den Alltag beeinträchtigen
- Rezidivierende Infektionen (Candida, bakterielle Vaginose) ohne klare Auslöser
- Blutungen oder Spotting nach der Menopause
- Verdacht auf Lichen sclerosus (weißliche Veränderungen, starker Juckreiz, Hautveränderungen)
- Anhaltende Symptome trotz konsequenter Anwendung nicht-hormoneller Produkte über 4–6 Wochen
- Wenn du Medikamente nimmst und Trockenheit als neue Nebenwirkung aufgetreten ist
⚠️ Wichtiger Hinweis: CBD-Produkte sind keine Arzneimittel und ersetzen keine medizinische Diagnose oder Behandlung. Vaginale Trockenheit kann ein Symptom behandelbarer Grunderkrankungen sein. Eine ärztliche Einschätzung ist bei persistierenden oder starken Beschwerden immer der erste Schritt.
8. Fazit: Kein Symptom, das du ignorieren musst
Vaginale Trockenheit ist weit verbreitet, gut verstanden und gut behandelbar — sowohl mit hormonellen als auch mit nicht-hormonellen Ansätzen. Das Schweigen, das dieses Thema umgibt, ist das eigentliche Problem: Es hält Frauen davon ab, Hilfe zu suchen, die ihnen zusteht.
CBD-haltige Intimprodukte sind dabei ein sinnvoller Baustein für Frauen, die nicht-hormonelle, biologisch basierte Optionen bevorzugen — vorausgesetzt, die Formulierung ist hochwertig, pH-optimiert und frei von problematischen Inhaltsstoffen. Kein Wundermittel, aber ein wirksamer Bestandteil einer durchdachten Intimgesundheitsstrategie.
- Ursache kennen. Östrogenmangel, Medikamente, Autoimmun oder Lifestyle — die Ursache bestimmt den Therapieansatz.
- pH-Wert schützen. Nur Produkte mit pH 4,0–4,5 verwenden. Der Schutz der Döderlein-Flora ist entscheidend.
- Nicht-hormonelle Optionen realistisch einschätzen. Hyaluronsäure, Probiotika und CBD können bei milden Symptomen effektiv sein — bei schwerem GSM sind Hormone oft nötig.
- Ärztliche Hilfe bei persistierenden Beschwerden. Kein Symptom muss einfach ausgehalten werden — wirksame Therapien existieren.
🌿 Formuliert für Intimgesundheit.
Das MOAR Bio CBD Gleitgel erfüllt alle in diesem Artikel genannten Qualitätskriterien: Wasserbasis, pH 4,0–4,5, parabenfrei, iso-osmolar formuliert, mit Vollspektrum-CBD und öffentlichem COA. Produkt ansehen →
Wissenschaftliche Quellen
- Portman, D. J., & Gass, M. L. S. (2014). Genitourinary syndrome of menopause: new terminology for vulvovaginal atrophy from the International Society for the Study of Women’s Sexual Health and the North American Menopause Society. Menopause, 21(10), 1063–1068. doi:10.1097/GME.0000000000000329
- Nappi, R. E., & Kokot-Kierepa, M. (2016). Vaginal Health: Insights, Views & Attitudes (VIVA) – results from an international survey. Climacteric, 15(1), 36–44. doi:10.3109/13697137.2011.647840
- Ravel, J., Gajer, P., Abdo, Z., Schneider, G. M., Koenig, S. S., McCulle, S. L., … & Forney, L. J. (2011). Vaginal microbiome of reproductive-age women. Proceedings of the National Academy of Sciences, 108(Suppl 1), 4680–4687. doi:10.1073/pnas.1002611107
- Sturdee, D. W., & Palacios, S. (2011). Management of postmenopausal vulvovaginal atrophy. Climacteric, 14(6), 603–606. doi:10.3109/13697137.2011.608596
- Sturdee, D. W., & Palacios, S. (2011). Postmenopausal vulvovaginal atrophy management. Climacteric, 14(1), 10–17. doi:10.3109/13697137.2010.522875
- Petrosino, S., Verde, R., Vaia, M., Allarà, M., Iuvone, T., & Di Marzo, V. (2018). Anti-inflammatory properties of cannabidiol in experimental allergic contact dermatitis. Journal of Pharmacology and Experimental Therapeutics, 365(3), 652–663. doi:10.1124/jpet.117.244368
- World Health Organization. (2012). Use and procurement of additional lubricants for male and female condoms. WHO Press. who.int
Dieser Artikel dient ausschließlich zu Informations- und Bildungszwecken und stellt keine medizinische Beratung dar. Bei Beschwerden im Intimbereich wende dich an eine Gynäkologin oder einen Gynäkologen. Die beschriebenen Produkte sind keine Arzneimittel.

